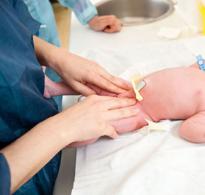
Дисплазия. Гимнастика для грудничков: веселые и эффективные упражнения Одна ножка длиннее другой, что заметно внешне
Дословное значение дисплазии – неправильный рост. Причина заболевания – неполноценное развитие мышечной, костной, хрящевой, нервной ткани, связок и предполагает обязательное лечение. У новорожденных и малышей до года в большинстве случаев диагностируют дисплазию тазобедренных суставов. Она проявляется в неправильном положении бедренной кости в месте крепления к тазовому кольцу. В большинстве случаев заболевание врожденное, реже – приобретенное.
Почему важно сразу диагностировать?
Отклонения в развитии костно-мышечной системы у новорожденного являются причиной нарушения опорно-двигательной функции. Успешное лечение возможно при постановке диагноза на ранних стадиях заболевания. В этом случае можно избежать неблагоприятных для будущего развития ребенка последствий. Несвоевременное лечение и тяжелое протекание дисплазии тазобедренных суставов могут привести к хромоте, инвалидности.
Признаки заболевания

Грудничка нужно положить на спину, согнуть его ножки в коленях и развести в разные стороны так, как на фото, чтобы получилась поза «лягушки». У здорового малыша это не вызовет неудобства, колени почти соприкасаются с поверхность, на которой он лежит. При поражении сустава ему трудно принять такую позу: неправильное суставное расположение мешает разогнуть или сильно развести ножки.
Такой метод выявления отклонений в развитии тазобедренных суставов у малыша дает более точные результаты и является важным поводом обращения к врачу.
Щелчок при движении
Сгибание ножки малыша или отведение в сторону вызывает щелкающий звук, который вызывается вправлением вывиха сустава. При обратном движении щелчок повторяется.
Такой способ является наиболее достоверным для диагностирования дисплазии тазобедренных суставов у детей до года. Он позволяет выявить заболевание у грудничка на самой ранней стадии, но при легком заболевании признаки исчезают на 8 день после рождения. Наличие посторонних звуков, хруста при сгибании-разгибании сустава должно насторожить родителей.
Одна ножка длиннее другой, что заметно внешне

Если согнуть ножки, а стопы поставить на поверхность, где лежит малыш, колени должны располагаться на одном уровне. На стороне пораженного сустава одно колено будет ниже другого. По такому признаку сложно выявить двухстороннюю дисплазию.
При малейших подозрениях нужно обратиться к врачу, чтобы исключить симптомы заболевания, или начать срочное лечение при подтверждении недуга. Для диагностики болезни чаще используют рентгенологическое или ультразвуковое исследование.
Рентген
Для выявления наличия и степени заболевания у грудничка рентген малоэффективен. У новорожденного исследуемые области – головка бедра и тазовое кольцо, состоят из хрящевой ткани, отклонения в которой на рентгеновском снимке не просматриваются. Это не дает полную картину и требует дополнительных вычислений.
УЗИ
Точно установить или исключить диагноз помогает УЗИ, которое безвредно для ребенка и не причиняет болевых ощущений. Оно позволяет выявить заболевание у новорожденных и детей младше 3 месяцев.
Другие признаки
Если на ранней стадии не поставлен диагноз и не назначено лечение, появляются другие признаки:
- Прихрамывание. До года большинство малышей начинает ходить, из-за хромоты формируется «утиная походка».
- Боль в деформированном суставе, особенно при движении, что может сопровождаться плачем, капризами, явным нежеланием ребенка двигаться.
- Деформация тазовых костей, что в тяжелых случаях приводит к проблемам с внутренними органами.
Формы заболевания

Дисплазия по-другому называется вывихом сустава и имеет несколько стадий.
Незрелость тазобедренных суставов
Небольшое отклонение от нормы, для которого характерны некоторые утолщения в углублении тазовой кости. Из-за образований головка бедренной кости охватывается частично. Такое отклонение часто встречается у недоношенных детей. Если со временем сустав развивается полноценно, и заболевание не переходит в другую стадию, то лечение не требуется.
Предвывих
Заключается в неправильном соотношении размеров вертлужной впадины и бедренной головки, которая может быть немного больше или меньше и уходит вверх и в сторону.
Подвывих
Сопровождается сдвигом головки бедренной кости и её частичным выходом из углубления вертлужной впадины. При этом сохраняется их соприкосновение.
Вывих
Характеризуется полным смещением бедренной головки по отношению к углублению тазовой кости. Эта тяжелая степень дисплазии тазобедренных суставов приводит к невозможности полноценного функционирования конечности, иногда к разрыву сустава. При его выявлении необходимо срочное лечение, чтобы избежать стойкого формирования патологии и возможной инвалидности.
Причины заболевания

Существует несколько факторов, вызывающих дисплазию у детей до года:
- Продольное расположение плода и осложнения во время родов вызывают дисплазию тазобедренного сустава у детей. Особенности внутриутробного расположения ребенка часто обуславливают признаки деформации суставов с левой стороны;
- Заболевание может передаваться наследственным путем по материнской линии почти в трети случаев. У новорожденных девочек оно встречается в несколько раз чаще;
- Недостаток у ребенка витаминов группы В, минералов кальция, йода, железа, фосфора, витамина Е провоцируют развитие дисплазии. Формирование костно-мышечной ткани у детей начинается после месяца внутриутробного развития. Значительная часть малышей с поражением суставов рождаются в зимнее время, что обусловлено весенним дефицитом витаминов в рационе беременной женщины и авитаминозом у ребенка;
- Нарушение обмена веществ и водно-солевого баланса препятствует нормальному формированию тканей;
- Заболевания эндокринной системы и инфекционного характера во время беременности, применение лекарственных средств могут вызвать осложнения у ребенка;
- Гормональные нарушения. Перед родами женский организм производит больше прогестерона, чтобы расслабить связки, мышцы для прохождения ребенка через родовые пути. В избытке гормон поступает и в организм малыша, способствуя слабости и деформации связок. У новорожденного уровень прогестерона нормализуется в первые дни жизни, эластичность связок восстанавливается и вывих может сам вправиться;
- Нарушение развития спинного мозга – одна из частых причин диагностирования дисплазии у детей до года;
- Ограничение движения плода во время беременности из-за повышения мышечного тонуса матки или маленького количества околоплодных вод. Недостаток активности препятствует нормальному формированию опорно-двигательного аппарата;
- Неблагоприятная экологическая обстановка в некоторых районах вызывает увеличение уровня заболеваемости новорожденных в 3-4 раза по сравнению с теми, кто живет в благоприятных условиях;
- Тугое пеленание до года способствует развитию приобретенной дисплазии, особенно у детей со слабыми связками. В результате исследования заболеваемости в странах Африки, где детей почти не пеленают, в Японии перешли к свободному пеленанию или отказались от него. Это позволило снизить уровень заболевания почти в 10 раз.
Лечение заболевания на ранней стадии дает хорошие результаты, поэтому важно вовремя обращаться к педиатру, если у ребенка подозреваются признаки заболевания. При этом проводится комплексная терапия, при необходимости лечение хирургическим путем.
Малыши рождаются с повышенным мышечным тонусом из-за позы эмбриона в утробе матери. Именно поза эмбриона является главным признаком повышенного тонуса после рождения – ручки согнуты в локтях, колени подтянуты ближе к животику, руки зажаты в кулачки, а голова слегка запрокинута назад. Если вы попробуете выпрямить ноги и руки малыша, вы почувствуете сильное сопротивление. Обычно повышенный тонус мышц у грудничков держится около 3 месяцев, затем постепенно снижается.
Многие мамы, будучи уверенными, что повышенный тонус это норма для всех новорожденных, не сильно обращают на это внимание и совершают, таким образом, ошибку. Дело в том, что мышечный тонус новорожденного это есть прямое отображение состояния нервной системы и общего самочувствия. Если у малыша в течение первых 3-6 месяцев жизни гипертонус мышц так и не проходит, это может означать, что есть какие-то отклонения или нарушения в деятельности организма. И если сразу не начать решать этот вопрос, есть большой риск, что ребенок будет отставать в развитии.
Врачи-педиатры на осмотре всегда наблюдают за позой малыша и тем, как он двигается. Врач держит ребенка горизонтально в воздухе вниз головой и, если голова находится на одной линии с туловищем, и ножки и ручки подтянуты к себе, значит, есть повышенный мышечный тонус.
Заметить гипертонус у новорожденного могут и родители – малыш не расслабляется, даже когда спит.
Противоположное состояние гипертонусу – гипотонус. Гипотонус характеризуется так называемой «позой лягушки» - коленки развернуты в стороны, ручки раскинуты. Подобное состояние также опасно для дальнейшего развития ребенка.
Но переживать не стоит – если во время обратится к врачу и назначить лечение, ничего страшного не произойдет.
Существует несколько способов, чтобы понять какой мышечный тонус у новорожденного.
Положите ребенка на твердую ровную поверхность, возьмитесь за его кисти и слегка потяните их к себе. Если его локти спокойно разогнулись, а в положении сидя выпячен живот, значит, у него пониженный мышечный тонус (гипотонус). Если локти так и не разогнулись, то это повышенный мышечный тонус (гипертонус).
Тонический рефлекс это естественная реакция мышц сгибателей и разгибателей на изменение положения тела. Например, если вы положите ребенка на твердую ровную поверхность, он начнет как бы «раскрываться», т.е. пытаться выпрямить конечности, а когда вы перевернете его на животик, то, наоборот, он начнет «закрываться». Если реакция на подобные положения отсутствует, то это гипотонус. Если подобная реакция сохраняется у ребенка старше 3 месяцев, то это гипертонус.
Симметричный и ассиметричный рефлекс в норме должен сохраняться у новорожденного до 3 месяцев. Положите ребенка на спину, а свою ладонь на его затылок и слегка наклоните голову к его груди – малыш должен выпрямить ноги, а руки согнуть. Теперь поверните голову к правому плечу – малыш должен вытянуть правую руку вперед, выпрямить правую ногу, а левую согнуть. Теперь поверните голову к левому плечу – малыш должен повторить тоже самое в «зеркальном» варианте. Отсутствие рефлекса – гипотонус, сохранение рефлекса после 3 месяцев – гипертонус.
Возьмите ребенка под мышки и попробуйте поставить на ноги на пеленальный столик, слегка наклоняя его вперед, как бы подталкивая сделать шаг вперед. В норме малыш должен опереться на ровную стопу с расправленными пальцами. Если малыш отказывается ходить или вместо того, чтобы стоять, он приседает, значит, у него гипотонус. Если малыш вместо прямой стопы опирается только на пальцы, значит, у него гипертонус.
Лечение зависит от конкретной ситуации, но обычно врачи-невропатологи назначают лечебный расслабляющий массаж для новорожденных по 10 сеансов с повтором каждые полгода. Также назначаются плавание, электрофорез и лечебная гимнастика. В более серьезных случаях могут назначить лекарственные препараты для снижения тонуса мышц, а также витамины группы B.
Делать массаж и гимнастику вы можете и сами дома – достаточно выполнять несколько несложных манипуляция. Например, можете положить кроху на спину, взять за кисти и немного потрясите из стороны в сторону, как бы расслабляя мышцы в области рук и плеч. Тоже самое сделайте и с ногами. Еще можете положить ребенка на живот и выполните поглаживания спины – сначала кончиками пальцев, затем всей ладонью.
Помните, что новорожденным с гипертонусом нельзя делать обычный массаж типа похлопываний и усердного разминания мышц. Также избегайте ходунков – они лишь усугубляют состояние гипертонуса.
Гипотонус лечится практически также как и гипертонус, т.е. делается массаж, гимнастика, плавание. В случае гипотонуса массаж должен включать похлопывания и разминания для мышечной стимуляции. Разминание лучше всего делать костяшками своих пальцев – пройдитесь ими сначала по спине, попе и ногам, затем переверните и сделайте тоже самое по ручкам, животику и ногам. Двигайтесь от периферии к центру.
Иногда случается так, что мама, разглядывая своего новорожденного малыша, замечает странные признаки: одна ножка явно короче другой, складки бедер и ягодиц не симметричны. Если такого ребенка положить на стол, согнуть ему ножки в коленях и развести их в разные стороны - коснуться стола не удастся.
Первое, что следует сделать в данной ситуации - как можно быстрее показать малыша детскому ортопеду. Вероятнее всего, у ребенка дисплазия – недоразвитие одного или обоих тазобедренных суставов. В зависимости от тяжести процесса дисплазия может проявляться предвывихом, подвывихом и вывихом сустава, различающихся по степени смещения головки бедренной кости («бедренный» компонент сустава) относительно вертлужной впадины («тазовый» компонент сустава). Крайним проявлением дисплазии тазобедренного сустава является врожденный вывих бедра.
После уточнения диагноза ребенка с помощью УЗИ и рентгенографии тазобедренных суставов ортопед назначит лечение. Родителям придется быть терпеливыми: терапия дисплазии тазобедренных суставов длительная, непрерывная, и поначалу тяжело воспринимается ребенком. Важный компонент лечения – использование так называемых ортопедических пособий (стремена Павлика, подушка Фрейка, шины-распорки), которые фиксируют тазобедренные суставы в функционально выгодном положении - сгибания и отведения. Кроме того, применяется массаж, физиотерапия, лечебная гимнастика.
Причины и проявления Дисплазия тазобедренного сустава - нарушение развития тазобедренного сустава, основным компонентом которого является неправильная пространственная ориентация головки бедренной кости («бедренный» компонент сустава) относительно вертлужной впадины («тазовый» компонент сустава), приводящее к нарушению опорной функции конечности.
Различают 3 степени дисплазии тазобедренного сустава:
- Предвывих (дисплазия I степени) - недоразвитие тазобедренного сустава без смещения головки бедренной кости относительно вертлужной впадины.
- Подвывих (дисплазия II степени) - недоразвитие тазобедренного сустава с частичным смещением головки бедренной кости относительно вертлужной впадины.
- Вывих (дисплазия III степени) - недоразвитие тазобедренного сустава с полным смещением головки бедренной кости относительно суставной впадины.
Дисплазию тазобедренного сустава (или обоих суставов) достаточно часто выявляют у детей первого года жизни, причем у девочек эта патология встречается в пять раз чаще, чем у мальчиков. Причины дисплазии
Развитию врожденных нарушений опорно-двигательной системы способствуют:
- наследственность;
- гормональные нарушения у женщины во время беременности;
- тазовое предлежание плода, маловодие, крупный плод. При этом у ребенка снижается объем движений в тазобедренных суставах, что препятствует их нормальному развитию;
- гинекологические заболевания матери (миома матки, спаечный процесс в матке и др. процессы, которые могут затруднять внутриутробные движения ребенка);
- Нередко вывих бедра наблюдается у маловесных (меньше 2500 г) новорожденных.
Как проявляется?
Некоторые признаки вывиха бедра может заметить мама малыша. Следует обратить внимание на следующие симптомы:
- одна ножка ребенка короче другой;
- дополнительная складка на бедре;
- асимметрия ягодичных складок и ягодиц;
- асимметрия при отведении ножек;
- согнутые в коленях ножки не удается отвести полностью (колени ребенка касаются стола);
- щелчок, возникающий в момент сгибания ножек в коленных и тазобедренных суставах.
При выявлении этих признаков следует как можно быстрее показать малыша ортопеду.
Диагностика
В роддоме педиатры должны тщательно осмотреть ребенка на предмет врожденной патологии тазобедренного сустава. Кроме того, за состоянием суставов малыша внимательно следит педиатр, наблюдающий его с момента рождения. В случае, если у врача возникают какие-либо подозрения, ребенка направляют на дополнительное обследование - УЗИ тазобедренных суставов или на консультацию к детскому ортопеду.
Плановое посещение детского ортопеда обязательно проводится в 1 месяц, а затем – в 3, 6 и 12 месяцев (или когда ребенок начнет ходить).
Ортопед проводит клинический осмотр и при необходимости направляет ребенка на ультразвуковое исследование (УЗИ) тазобедренных суставов. Это безвредный метод обследования, который однако не дает полной картины патологических изменений в суставе. В большей степени УЗИ подходит для скрининга, то есть обследования всех новорожденных на предмет патологии тазобедренных суставов (к сожалению, в нашей стране этот скрининг пока не практикуется). Кроме того, УЗИ может быть полезно в качестве контроля за эффективностью лечения.
При наличии дисплазии или подозрении на нее врач может назначить рентгеновское исследование тазобедренных суставов. Рентгенография позволяет объективно оценить состояние суставов.
Лечение
Если детский ортопед подтверждает диагноз вывиха (а также подвывиха или предвывиха) бедра, то лечение начинают немедленно. При недостаточности лечебных мероприятий с ростом ребенка наблюдается переход легкой степени дисплазии в подвывих, а подвывиха в вывих. Необходимо помнить, что лечение врожденного вывиха бедра длительное (как правило, от одного месяца до одного года) и комплексное.
В первый месяц после рождения применяется широкое пеленание ребенка . Принцип широкого пеленания сводится к следующему: обычная фланелевая пеленка складывается в виде прямоугольной распорки шириной 15-17 см и прокладывается между отведенными в стороны на 60-80° ножками ребенка, согнутыми в тазобедренных и коленных суставах. Края свернутой пеленки должны доходить до колен. Если вы ребенка не пеленаете, можно прокладывать пеленку поверх памперса и ползунков и при помощи завязок в виде ползунков зафиксировать на плечиках малыша. Ребенок быстро привыкает к широкому пеленанию, хорошо переносит и при перепеленании самостоятельно удерживает ножки в положении отведения.
Также необходимо проведение лечебной гимнастики - разведение бедер при каждой смене памперса, переодевании ребенка. Полезно плавание на животе.
В случае, если широкого пеленания и гимнастики окажется недостаточно, ортопед назначит одно из ортопедических пособий:
- стремена Павлика - являются самими щадящими для тазобедренного сустава и самыми удобными для ребенка и родителей пособием. Назначаются детям с третьей недели до 9 месяцев.
- подушка Фрейка - пластиковые штанишки, которые поддерживают ножки в положении «лягушки». Назначается детям с 1 месяца до 9 месяцев со сменой пособия по мере роста ребенка.
- шины-распорки (шину с бедренными туторами, шина для хождения, шина с подколенными туторами).
Лечение направлено на фиксацию тазобедренных суставов в функционально выгодном положении - сгибания и отведения. Наиболее оптимальным устройством с 1 месяца до 6-8 месяцев считаются стремена Павлика или отводящая шина с подколенными туторами. С 6-8 месяцев назначают отводящую шину с бедренными туторами, а при разрешении врачом-ортопедом ходить ребенку - отводящую шину для хождения.
Кроме того, для лечения ребенка применяют:
- физиотерапию, в частности, электрофорез с кальцием на область тазобедренного сустава;
- массаж;
- лечебную физкультуру. Массаж и лечебную физкультуру должен проводить только специалист.
Самое главное - не прерывать лечения. Иногда случается, что родители снимают шины и другие фиксирующие устройства, не проконсультировавшись с ортопедом. Ни в коем случае не следует этого делать, поскольку недолеченный врожденный вывих бедра может привести к развитию диспластического коксартроза. Это тяжелое инвалидизирующее заболевание тазобедренных суставов, проявляющееся болями, нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным.
При консервативном (то есть безоперационном) лечении врожденного вывиха бедра ребенок долго не ходит. Понятно желание родителей увидеть свое чадо на ножках к исходу первого года жизни. Но без разрешения ортопеда ребенка ставить на ноги нельзя, ведь можно лишиться всех с таким трудом достигнутых успехов в лечении врожденного вывиха бедра.
При неэффективности консервативного лечения проводится операция. Суть операции - вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. Объем операции определяется сугубо индивидуально (иногда в процессе лечения может потребоваться несколько операций). После операции проводится длительная фиксация, затем восстановительное лечение с использованием адекватной физической нагрузки на суставы, лечебной физкультуры, массажа и физиотерапии.
Профилактика
Для того, чтобы суставы малыша развивались нормально, врачи рекомендуют делать широкое пеленание или вовсе не пеленать ребенка.
Ни в коем случае не следует делать так называемое тугое пеленание, когда ножки малыша выпрямляются и туго стягиваются пеленкой. Врожденный вывих бедра редко встречается в странах, где не принято тугое пеленание детей (Африка, Корея, Вьетнам). Для правильного развития суставов необходим адекватный объем движений в них, а в покое - так называемое физиологическое (или естественное, предусмотренное природой) их положение, когда ножки ребенка согнуты в коленях и разведены.
Первый визит к ортопеду Первый ортопедический осмотр ребенка проводится, как правило, в 3 месяца - до этого момента ортопеду обычно трудно сделать какие-либо выводы о его развитии. Однако бывают пограничные состояния, которые можно выявить уже на первой неделе жизни, в этих случаях раннее начало восстановительного лечения станет залогом дальнейшего благополучия ребенка.
Давайте проведем совместный ортопедический осмотр вашего малыша. Сначала посмотрим, как ребенок лежит в кроватке: ровно ли расположено тело, убедимся, что он спокоен, и исследуем его, что называется, с головы до пят.
Голова и шея
Внимательно осмотрите головку вашего малыша, обратите внимание на ее форму, она должна быть симметричной. Но внимание взрослых должна привлечь не только форма, но и положение головы. Поворачивает ли ее малыш или норовит все время смотреть в одну сторону? В последнем случае ортопед может констатировать формирование привычного поворота головы - пограничного состояния, которое, если вовремя не принять соответствующие меры, может привести к развитию односторонней деформации черепа, (так называемому «скошенному затылку»).
Причины образования привычного поворота головы могут быть различными - и родовые травмы (кефалогематома, перелом ключицы), и неправильное обращение с ребенком, когда родители постоянно подходят к кроватке с одной стороны, не перекладывая ребенка головой в разные стороны.
Но, пожалуй, самый неприятный диагноз, связанный с неправильным положением головы, - это мышечная кривошея (травма кивательной мышцы шеи, вследствие которой голова принимает неправильное положение). Она не всегда диагностируется в роддоме, однако уже на первой неделе жизни мама может обратить внимание на вынужденное положение головы ребенка (наклон в больную сторону, поворот подбородка в здоровую). При попытке изменить положение головы малыш начинает проявлять признаки беспокойства, на его личике появляется болезненная гримаса. Чуть позже родители могут заметить асимметрию лица: со стороны кривошеи отмечается уменьшение объема щечной мышцы. При попытке прощупать шейную мышцу с больной стороны можно обнаружить плотное образование (от 1 до 3 см), болезненное на ощупь.
Врожденная мышечная кривошея требует немедленного квалифицированного лечения, состоящего из курсов физиотерапии, массажа, применения специальных укладок (подушечек, валиков и т.п.) для головы. При раннем выявлении и своевременном лечении кривошея устраняется без оперативного вмешательства.
Позвоночник и грудная клетка
Закончив осмотр головы и шеи, переходим к позвоночнику и грудной клетке, однако этот этап осмотра необходимо предварить небольшим экскурсом в анатомию.
Позвоночник взрослого человека не прямой, он имеет физиологические изгибы - кифоз (внешний изгиб - если смотреть на человека сбоку, этот изгиб направлен назад, в сторону спины) и лордозы (внутренние - направленные в сторону груди):
- шейный лордоз;
- грудной кифоз;
- поясничный лордоз.
Все эти изгибы формируются в первые месяцы жизни человека. При правильном формировании позвоночных изгибов возникает эффект пружины, и в дальнейшем позвоночник легко переносит осевые нагрузки за счет хорошей амортизации позвонков, но при сглаженности хотя бы одного из изгибов этот эффект исчезает, и позвоночнику приходится испытывать нерациональные нагрузки, что способствует развитию многих заболеваний, таких как сколиоз (боковое искривление позвоночника), остеохондроз (ограничение подвижности позвоночника) и др.
Итак, вернемся к осмотру. Положим малыша на живот с согнутыми в коленях ножками («поза лягушки»), и убедимся, что позвоночник располагается по средней линии. Иногда у ребенка может отмечаться «младенческий сколиоз». Чаще всего он сопутствует неврологической симптоматике (мышечная дистония, гипертонус) - при ее устранении восстанавливается и нормальное положение позвоночника.
Иногда при осмотре в этом положении у ребенка выявляется отклонение оси позвоночника назад - так называемый кифоз поясничного отдела позвоночника; он встречается в основном у детей, родившихся достаточно крупными, и довольно быстро проходит, если первые три месяца жизни ребенка правильно держат на руках, не пытаются посадить, поставить на ножки (многие родители любят устраивать с ребенком «попрыгушки» - этого делать нельзя).
Родителям следует знать, что формирование изгибов позвоночника идет поэтапно: сначала ребенок начинает держать голову - это способствует формированию шейного лордоза. Здесь уместно напомнить, что использование подушек у детей нарушает правильное формирование данного изгиба. Когда малыш начинает присаживаться (а делает он это постепенно, если ему не мешают взрослые), формируются грудной кифоз и поясничный лордоз. Если же ребенка посадить в кресло раньше времени, то вместо положенных изгибов у него может сформироваться грудопоясничный кифоз, так называемая «круглая спина».
Если вы хотите опробовать на своем ребенке изобретения современной промышленности, то попытайтесь сначала представить, как это отразится на костно-мышечной системе малыша. Не торопитесь приобретать для своего ребенка кресло, ходунки, прыгунки, манеж. В первую очередь позаботьтесь о правильном матраце: он должен быть упругим, плотным, на нем не должно оставаться вмятин после сна.
Первые 2-3 месяца жизни ребенок должен лежать на спине или животе. Не стоит поворачивать его на бок, так как слабо развитые боковые мышцы еще плохо удерживают тело, вся нагрузка падает на позвоночник, и при положении ребенка на боку может возникнуть сколиоз. С 3-4 месяцев ребенок начинает самостоятельно переворачиваться и с этого момента сам выбирает удобное для себя положение: на спине, животе или боку. В этот период мама должна проследить, с одинаковой ли частотой малыш переворачивается через левую и правую стороны. Предпочтение одной стороны может свидетельствовать об остаточных явлениях мышечной дистонии (разном тонусе мышц слева и справа). Эти явления необходимо устранить до того момента, как ребенок начнет садиться:
- во-первых, разная сила мышц левой и правой половины тела затруднит выработку навыков при посадке (ребенок будет заваливаться в одну сторону и может потерять желание продолжать попытки),
- во-вторых, посадка в таком положении может спровоцировать формирование сколиоза.
Возможно, в этот период целесообразно провести курс массажа, дать ребенку поплавать в большой (взрослой) ванне, это поможет избавиться от нежелательной асимметрии тонуса мышц. Тазобедренные суставы и ноги
Вернемся к ортопедическому осмотру нашего малыша. Следующий, не менее важный, этап - тазобедренные суставы. Чтобы оценить функцию тазобедренных суставов, ребенка следует положить на спину, согнуть ему ноги в коленных суставах и попытаться развести их в стороны. Не следует делать этого резко, с применением силы. Это может не понравиться малышу, он напряжет мышцы и не даст развести ноги.
При правильном проведении этой пробы обычно удается отвести ноги настолько, что коленные суставы касаются стола, на котором лежит ребенок. Ограничение отведения может быть связано с различными причинами. Самой частой (и легко устраняемой) причиной является спазм приводящих (внутренних бедренных) мышц. В этом случае поможет широкое пеленание (то есть такое, при котором бедра ребенка не прижимаются друг к другу, а разводятся на некоторое расстояние), плавание в теплой воде, лечебная гимнастика. Если мама отмечает, что отведение бедер с одной стороны ограничено больше, на это необходимо обратить внимание врача.
Следующий этап осмотра - проверка симметричности ягодичных складок и длины ног, для ее проведения положите малыша на живот. Следует обратиться к специалисту, если вы заметили асимметрию ягодичных складок или разную длину ног. Эти симптомы могут возникать при некоторых заболеваниях.
Убедившись, что тазобедренные суставы сформированы правильно и функция их не нарушена, посмотрите на стопы. Обратите внимание на положение стопы, она должна находиться в среднем положении. Если вы заметили, что стопа направлена не строго вперед, а немного повернута в горизонтальной плоскости внутрь или наружу (то есть имеет место так называемая ротация стопы), необходимо как можно скорее начать массаж стоп. Специальный курс массажа устранит неправильное положение стопы уже на первом месяце жизни ребенка. При более выраженной деформации стоп возможно использование корригирующих лангет, что дает возможность исправить стопу, пока ребенок еще не начал ходить. Помните: любая незначительная деформация стоп легко устраняется в ранний период жизни, но гораздо больше усилий приходится затрачивать на лечение, начатое после того, как ребенок пошел.
Итак, надеемся, что в результате нашего осмотра вы поняли, как важно внимательно следить за состоянием ребенка, отмечать тревожные симптомы и проводить своевременное лечение. Однако не менее важно не торопить развитие малыша, не подгонять его, не пытаться «помочь», а терпеливо ждать, когда он сам захочет и сможет - сесть, встать, пойти. Родительская любовь должна быть внимательной и терпеливой, лишь тогда она принесет достойные плоды, и ваш ребенок вырастет здоровым и счастливым.
По материалам журнала «9 месяцев» №2 2002 год
Первые движения крохи происходят благодаря мышечно-суставному чувству, при помощи которого ребенок еще задолго до появления на свет определяет свое место в пространстве. На первом году жизни мышечно-суставное чувство дает ребенку мощный стимул для развития. Именно благодаря ему кроха учится совершать сознательные движения (поднимать голову, тянуться за игрушкой, переворачиваться, садиться, вставать и т.д.). И основной характеристикой мышечного скелета новорожденных является тонус.
Тонус бывает разный
Прежде всего необходимо разобраться, что же такое мышечный тонус и что считать нормой. Даже во сне наши мышцы не расслабляются полностью и сохраняют напряжение. Это минимальное напряжение, которое сохраняется в состоянии расслабленности и покоя, и называют мышечным тонусом. Чем ребенок младше, тем выше тонус — это связано с тем, что сначала окружающее пространство ограничивается маткой, и ребенку нет необходимости совершать целенаправленные действия. В позе эмбриона (с плотно прижатыми к туловищу конечностями и подбородком) мускулатура плода находится в сильном напряжении, иначе ребенок просто не поместился бы в матке. После рождения (в течение первых шести-восьми месяцев) мышечный тонус постепенно ослабевает. В идеале тонус мышц у двухгодовалого малыша должен быть приблизительно таким же, как у взрослого человека. Но практически у всех современных младенцев наблюдаются проблемы с тонусом. Плохая экология, осложнения в период беременности, стрессы и ряд других неблагоприятных факторов провоцируют нарушение тонуса у новорожденных. Существует несколько наиболее распространенных нарушений мышечного тонуса.
Повышенный тонус (гипертонус).
Ребенок кажется напряженным и зажатым. Даже во сне малыш не расслабляется: его ножки согнуты в коленях и подтянуты к животу, ручки скрещены на груди, а кулачки стиснуты (часто в форме "фиги"). При гипертонусе ребенок с рождения хорошо держит голову из-за сильного тонуса затылочных мышц (но это не есть хорошо).Пониженный тонус (гипотонус).
При пониженном тонусе ребенок обычно вялый, мало двигает ножками и ручками и долго не может держать голову. Иногда ножки и ручки ребенка разгибаются в коленных и локтевых суставах более чем на 180 градусов. Если вы выложите ребенка на живот, то он не сгибает руки под грудью, а разводит их в стороны. Ребенок выглядит обмякшим и распластанным.Асимметрия мышечного тонуса.
При асимметрии на одной половине тела тонус выше, чем на другой. В этом случае голова и таз ребенка повернуты в сторону напряженных мышц, а туловище изгибается дугой. Когда ребенка выкладывают на живот, он заваливается всегда в один бок (где усилен тонус). Кроме того, асимметрию легко обнаружить по неравномерному распределению ягодичных и бедренных складок.Неравномерный тонус (дистония).
При дистонии сочетаются признаки гипер- и гипотонуса. В этом случае у ребенка одни мышцы чересчур расслабленны, а другие чересчур напряжены.
Диагностика мышечного тонуса
Обычно сразу после родов врач на основании визуальных диагностических тестов выявляет нарушения тонуса и двигательной активности . Кроме того, у всех грудничков присутствуют так называемые "остаточные" (позотонические) рефлексы, по которым также можно определить нарушения мышечного тонуса. В принципе вы и сами можете проверить, как у ребенка обстоят дела с тонусом. Вот несколько основных тестов, которые позволяют определить отклонения в развитии мышечного тонуса и позотонических рефлексов новорожденного.
Разведение бедер.
Положите ребенка на спину и осторожно попробуйте разогнуть ножки и раздвинуть их в разные стороны. Но не применяйте силу и следите, чтобы ребенку не было больно. В норме вы должны ощущать умеренное сопротивление. Если ноги у новорожденного без сопротивления полностью разгибаются и легко разводятся в разные стороны — это свидетельство пониженного тонуса. Если сопротивление слишком сильно и при этом ноги ребенка перекрещиваются — это признак гипертонуса.Присаживание за руки.
Положите ребенка на спину на твердую ровную поверхность (например, на пеленальный столик), возьмите за запястья и плавно потяните на себя, как бы усаживая его. В норме вы должны ощущать умеренное сопротивление к разгибанию рук в локтях. Если ручки ребенка разогнулись без сопротивления, а в положении сидя живот сильно выпячен вперед, спина округлена, а голова отклонена назад или опущена вниз — это признаки пониженного тонуса. Если вам не удается отвести руки ребенка от груди и разогнуть их — это, наоборот, свидетельствует о гипертонусе.Шаговый рефлекс и рефлекс опоры.
Возьмите малыша вертикально под мышки, поставьте его на пеленальный столик и слегка наклоните вперед, вынуждая его сделать шаг. В норме ребенок должен стоять, опираясь на полную стопу с расправленными пальцами на ногах. А при наклоне вперед ребенок имитирует ходьбу и не перекрещивает ноги. Этот рефлекс постепенно угасает и к 1,5 месяцам практически исчезает. Если у ребенка старше 1,5 месяцев этот рефлекс сохраняется — это свидетельство гипертонуса. Также на повышенный тонус указывают поджатые пальцы на ногах, перекрещивание ног при ходьбе или опора лишь на передние отделы стопы. Если вместо того, чтобы стоять, новорожденный приседает, делает шаг на сильно согнутых ногах или вообще отказывается ходить — это признаки пониженного тонуса.Симметричный рефлекс.
Положите ребенка на спину, просуньте ладонь ему под затылок и осторожно наклоните голову малыша к груди. Он должен согнуть руки и разогнуть ноги.Асимметричный рефлекс.
Положите ребенка на спину и медленно без усилия поверните его голову к левому плечу. Ребенок примет так называемую позу фехтовальщика: вытянет вперед руку, разогнет ногу слева и согнет правую ногу. Затем поверните лицо ребенка в правую сторону, и он должен повторить эту позу только в противоположную сторону: вытянет вперед правую руку, разогнет правую ногу и согнет левую.Тонический рефлекс.
Положите ребенка на спину на твердую поверхность — в таком положении у новорожденного повышается тонус разгибателей, он старается распрямить конечности и как будто раскрывается. Потом переверните ребенка на живот и он "закроется", подтянет под себя согнутые ручки и ножки (на животе усиливается тонус сгибателей).
В норме симметричный, асимметричный и тонический рефлексы выражены умерено и постепенно исчезают к 2-2,5 месяцам. Если у новорожденного отсутствуют эти рефлексы или слишком слабо выражены — это свидетельствует о пониженном тонусе, а если к трем месяцам эти рефлексы сохраняются — это признак гипертонуса.Рефлексы Моро и Бабинского.
Внимательно понаблюдайте за ребенком. При перевозбуждении он должен разбрасывать ручки в стороны (рефлекс Моро), а при раздражении (щекотании) подошв ребенок рефлекторно начинает разгибать пальцы на ногах. В норме рефлексы Моро и Бабинского должны проходить к концу 4-ого месяца.
Если мышечный тонус и связанные с ним рефлексы не претерпевают соответствующих возрасту малыша изменений — это весьма опасный сигнал. Не стоит надеяться на пресловутое "авось" и ждать, что проблемы с мышечным тонусом пройдут сами по себе. Нарушение тонуса и развития рефлексов часто приводит к задержке двигательного развития. А при сильном отклонении от нормы речь идет о возможном формировании заболеваний нервной системы, начиная от судорог и заканчивая (ДЦП). К счастью, если врач диагностирует нарушение тонуса при рождении (или в первые три месяца), угрозу развития тяжелых заболеваний можно предотвратить при помощи массажа, ведь на первом году жизни нервная система обладает огромным восстановительным потенциалом.

Исцеляющий массаж
Лучше всего начинать массаж, когда малышу исполнилось два месяца. Но прежде необходимо показать ребенка трем специалистам: педиатру, ортопеду и невропатологу, которые ставят диагноз и дают рекомендации. Если ребенку требуется медикаментозное лечение, то оно обычно "подгоняется" под массаж. Правильно и своевременно сделанный курс массажа помогает скорректировать многие ортопедические нарушения ( , неправильно вывернутые стопы, и т.д.), нормализовать мышечный тонус и устранить "остаточные" рефлексы. При серьезных отклонениях от нормы массаж должен делать профессионал. А вот слегка подкорректировать тонус можно и в домашних условиях.
Делать массаж лучше днем, не менее чем через час после кормления. Предварительно следует проветрить комнату и позаботиться, чтобы температура была не ниже 22 градусов, ребенку должно быть не жарко не холодно. Руки необходимо вымыть теплой водой, насухо вытереть (чтобы они были теплые). Не стоит обмазывать все тело ребенка массажным маслом или кремом, достаточно нанести небольшое количество крема себе на руки. Для массажа можно использовать специальное масло или обычный детский крем. Делая массаж, ласково разговаривайте с ребенком и следите за его реакцией. При появлении первых признаков утомления (плач, хныканье, недовольные гримасы) следует прекратить занятия.
При массаже все движения делаются от периферии к центру, начиная с конечностей: от кисти к плечу, от стопы к паху. На первых занятиях каждое упражнение повторяется только по одному разу. Первое время весь комплекс массажа будет занимать не более 5 минут. Постепенно увеличивайте число повторений и время до 15-20 минут.
Для устранения гипертонуса и остаточных рефлексов, проявляющихся в чрезмерной активности ребенка, проводится так называемый щадящий массаж — он расслабляет и успокаивает. Начинайте массаж с поглаживания рук, ног, спины тыльной и ладонной поверхностью нескольких сомкнутых пальцев. Можно чередовать плоскостное (поверхностью пальцев) и обхватывающее (всей кистью) поглаживание. После поглаживания делается растирание кожи круговыми движениями. Положите ребенка на живот, а свою ладонь положите вдоль спины малыша. Не отрывая руки от спины малыша, штриховыми движениями нежно перемещайте его кожу вверх, вниз, вправо и влево, как будто вы рукой просеиваете песок через сито. Затем положите ребенка на спину, возьмите его за кисть и легко потрясите ее, придерживая ребенка за предплечье. Таким образом, несколько раз помассируйте обе руки и ноги. Теперь можно переходить к покачиванию. Обхватите ребенка за мышцы руки (чуть повыше запястья) и нежно, но быстро покачивайте и потряхивайте руки из стороны в сторону. Ваши движения должны быть быстрыми и ритмичными, но не резкими. Проделайте то же самое с ногами, ухватив ребенка за мышцы голени. Заканчивать массаж нужно так же, как и начинали — плавным поглаживанием.
При пониженном тонусе, наоборот, проводится стимулирующий массаж , который активизирует ребенка. Стимулирующий массаж включает в себя большое количество "рубящих" движений. После традиционных поглаживаний ребром ладони легонько пройдитесь по ножкам, ручкам и спине малыша. Потом положите ребенка на живот и перекатывайте костяшки пальцев по его спине, попке, ногам и рукам. Затем переверните ребенка на спину и покатайте костяшками по его животу, рукам и ногам.
Помимо массажа для нормализации мышечного тонуса помогает лечебная физкультура , например, упражнения на большом надувном мяче. Положите ребенка животом на мяч, ноги должны быть согнуты (как у лягушки) и прижаты к поверхности мяча. Пусть папа, например, удерживает ножки ребенка в таком положении, а вы возьмите малыша за ручки и тяните его на себя. Потом возвращаете малыша в исходное положение. Теперь возьмите малыша за голени и тяните их на себя, до тех пор, пока лицо ребенка не окажется в верхней точке мяча или ноги не коснутся пола. Плавно возвратите малыша в первоначальное положение. Затем наклоняйте ребенка вперед (от себя), чтобы он ладошками достал до пола (только следите, чтобы кроха не стукнулся лбом о пол). Повторите это упражнение по несколько раз вперед и назад.
При асимметричном тонусе следует делать расслабляющий массаж с усилием на ту сторону, в которой тонус ниже. Кроме того, хорошим эффектом обладает следующее упражнение на надувном мяче: положите ребенка на надувной мяч тем боком, в который он выгибается. Плавно покачивайте мяч вдоль оси детского тела. Ежедневно повторяйте это упражнение по 10-15 раз.
Даже если у ребенка мышечный тонус в норме — это не повод отказываться от профилактического массажа . Профилактический массаж включает в себя как расслабляющие, так и активизирующие движения. Используются такие приемы массажа, как поглаживание (ими начинается и заканчивается массаж), растирание, разминание с более сильным нажимом. Круговыми движениями (по часовой стрелке) помассируйте живот для профилактики и запоров. Погладьте большим пальцем подошвы малыша и легко похлопайте по ним. Затем всей ладонью, лучше обеими руками, погладьте грудь ребенка от середины к бокам, и далее — по межреберным промежуткам. С трех месяцев массаж полезно сочетать с гимнастикой. Основная цель профилактического массажа — подготовить ребенка к ходьбе. С двух месяцев до года здоровый ребенок должен пройти не менее 4 курсов массажа (по 15-20 сеансов каждый). Когда ребенок начинает ходить, интенсивность массажа снижается до двух раз в год. Желательно проходить курсы массажа весной и осенью, чтобы улучшить состояние , обычно ослабленной в это время года.
Наталья Алешина
Консультант — детский врач-невропатолог Князева Инна Викторовна.
у меня вопрос, ребенку 3,5 месяца и он сильно запракидывает голову назад когда лежит на спине, что это может быть?
Спасибо, статья хорошая, согласно с высказыванием Леси. Перед приемом у невропатолога, приведите малыша в нормальное состояние. Мы крепко спали - спящую раздели, доктор осматривает - детеныш мягкий, как котенок, рефлексы слабые,ручки раскинули, дрыхнем...в результате - диагноз "Дифузионный гипотонус " Хотя не стану отрицать, тонус все же понижен, но так как напугался врач, лучше никому не видеть, потом напугалась я, и детенышу не есть хорошо.На втором приеме все устаканилось - гипотонус есть, но не сильный. Делаем массаж (250 за сеанс,x 20 раз, у ребенка цены нет), едим Кавентон (Вимпоцетин) для улучшения мозгового кровообращения.Все восстанавливаемо, мамы, не переживайте.
10.08.2005 14:57:26, Юлия09.02.2005 17:37:17, ЮриК
Эта статья нам очень помогла.Когда мой ребенок в 2 месяца первый раз попал на проф. обследование к неврологу, то к этому времени уже был изрядно измучен предыдущими обследованиями педиатра и хирурга, да и еще подходило время кормления. Потому неудивительно, что когда мы вошли с ним в кабинет врача, то он был сжатым комком нервов. Как следует осмотреть такого ребенка, которого уже все достало и он недовольно орал, не в силах никакой врач, тем более невролог. В итоге ребенку, при таком состоянии, поставили диагноз: гиперестезия кожи, гипертонус мышц конечностей и выписали лекарства. Вооружась сведениями об этих болезнях и сравнивая их с повседневным поведением своего малыша, я никак не могла согласиться с диагнозом невролога. Даже рефлексы, которые применяются для установления тонуса (ими пользуются неврологи, но мы их нашли в вашей статье и сами использовали) не давали подтверждения такого диагноза. Никакое предписанное лечение мы не производили, тем более, что выписанные врачом лекарства применяются при лечении тяжелых болезней, а дождались трьохмесячного возраста ребенка и отправились с визитом к опытному неврологу. Главное и ребенка подготовили: он был сытым и наслаждался ауканием. Как мы и ожидали, врач никаких отклонений в развитии не нашел. Поэтому, отправляясь к неврологу, надо найти подходящее время именно для ребенка, чтобы его состояние не давало повода к ошибочным диагнозам.
18.06.2004 23:19:15, ЛесяДобрый день, очень полезная статья, спасибо большое. Нашей Настеньке сегодня 4 мес. У нас ассиметричный тонус, сейчас уже исправляется при помощи массажа. Участковый нервапотолог в 3 мес. прописал Кавинтон,необходимо ли его принимать, что это за препарат, или может лучше проконсультировать ребенка еще у одного специалиста?
19.09.2003 18:36:43, ЮлияНезрелость тазобедренного сустава у новорожденных - патологическое состояние, при котором сочленение формируется недостаточно быстро. При рождении ребенка основная часть его тазобедренных сочленений состоит из хрящевых тканей. Ядра окостенения локализуются в области головок бедренных костей суставов, а их размеры ядра составляют 3-6 мм. Иногда такие зоны появляются позже, чаще до полугодовалого возраста.
Незрелость ядер бедренных костей нередко сочетается с различными формами дисплазии. Ранее эти понятия отождествляли, выделяя незрелость, как раннюю форму дисплазии. Теперь незрелость тазобедренных суставов рассматривается, как отдельное патологическое состояние, несмотря на схожесть диагностики и лечения. В терапии используются только консервативные способы - физиотерапевтические и массажные процедуры, ношение ортопедических приспособлений. А для устранения тяжелых форм дисплазии требуется хирургическая операция.

Характерные особенности патологии
Недоразвитие тазобедренного сустава (ТБС) диагностируется у более 20% новорожденных, причем в четыре раза чаще у девочек, чем у мальчиков. В отличие от дисплазии при незрелости ТБС способны формироваться правильно, но происходит это значительнее медленнее нормы.Поскольку детские суставы и позвоночник состоят из большого количества хрящевых тканей, то их временная незрелость вполне физиологична. Диагноз выставляется на основании задержки развития ядер окостенения. Остальные признаки незрелости считаются вариантом нормы:
- большой размер вертлужных впадин;
- их плоская форма;
- повышенная эластичность элементов связочно-сухожильного аппарата.
Но при сочетании таких особенностей строения и незрелости ТБС возможно развитие и прогрессирование дисплазии - заболевания, опасного своими тяжелыми последствиями. Поэтому детские ортопеды не дожидаются формирования очагов окостенения, а принимают меры, позволяющие обеспечить полноценное развитие ТБС.
Причины и провоцирующие факторы

В некоторых случаях незрелость тазобедренных суставов у новорожденного можно спрогнозировать из-за осложненного течения беременности. Если во время вынашивания ребенка у женщины обостряются хронические заболевания или у нее обнаруживается острая форма инфекции, требуется прием лекарственных средств. Препараты определенных клинико-фармакологических групп (антибиотики, иммуномодуляторы, цитостатики) нередко провоцируют побочные реакции. Одним из них может стать замедление формирования ядер окостенения. Другие причины физиологической незрелости тазобедренных суставов у новорожденных:
- ягодичное предлежание плода;
- тяжелая форма токсикоза на протяжении большей части беременности;
- отсутствие в рационе будущей матери достаточного количества микроэлементов, жиро- и водорастворимых витаминов;
- резкие колебания гормонального уровня;
- осложненные роды.
У недоношенных детей незрелость ТБС диагностируется практически всегда, и этому есть логическое объяснение. Ребенок преждевременно появился на свет, поэтому ядра окостенения находятся только на этапе формирования. Часто физиологическая незрелость спровоцирована недостаточным поступлением к плоду питательных и биологически активных веществ, необходимых для правильного развития опорно-двигательного аппарата. Но существуют и генетические предпосылки, обычно выявляемые на этапе планирования беременности.
На замедленное образования ядер окостенения влияет гормональный фон будущей матери. Например, перед родами начинает вырабатываться яичниками и плацентой повышенное количество релаксина. Этот гормон способствует расслаблению связок лонного сочленения тазовых костей, расширению таза, нормальному протеканию родов. Но избирательность для этого гормона не характерна. Поэтому одновременно размягчаются и костные структуры плода, провоцируя недоразвитие тазобедренных суставов.
Клиническая картина
Неразвитость тазобедренных суставов у новорожденных иногда обнаруживается в условиях роддома при первом осмотре детского ортопеда. Но в отличие от дисплазии незрелость ТБС не проявляется выраженной симптоматикой, особенно в течение первых дней жизни ребенка. Признаки замедленного окостенения и неправильного формирования сочленений обычно возникают после 3 месяцев. Что могут заметить родители или педиатр при очередном осмотре:
- укорочение бедра;
- снижение мышечного тонуса;
- асимметричное расположение кожных складок;
- возникновение препятствия при попытке отведения сочленения;
- характерный щелчок при отведении ТБС.
Чем раньше диагностирована патология, тем быстрее и успешнее проходит терапия. Обнаружить недоразвитость позволяют внешний осмотр, жалобы родителей, проведение функционального тестирования. Подтвердить диагноз помогают результаты ультразвукового, рентгенологического исследований. Хотя рентгенография считается самым информативным методом, ее проведение противопоказано детям до 3 месяцев. Степень зрелости ТБС устанавливается по параметрам ультразвуковой классификации Графа. Например, тип 2а по Графу – это незрелый диспластичный сустав.
Окостенение бедренных головок происходит примерно в возрасте 7 месяцев у девочек, 9 - у мальчиков. Если лечение незрелости тазобедренных суставов проводится до достижения ребенком полугода, то в дальнейшем они формируются в пределах нормы.

| Формы недоразвития тазобедренных суставов | Краткое описание |
| Ацетабулярная форма | Так называется врожденное недоразвитие вертлужной впадины у новорожденных. Для него характерны изменение централизации бедренной головки и повышенная эластичность связок. Отклонения незначительны, легко корректируются лечебными массажем и гимнастикой. В первые месяцы жизни подобное состояние той или иной степени выявляется у большинства младенцев. Станет ли оно предпосылкой для неправильного формирования ТБС, позволяют установить только последующие обследования, которые обычно проводятся через месяц |
| Диспластические изменения проксимального отдела бедренной кости | Такая врожденная форма недоразвития выявляется при измерении шеечно-диафизарных углов. Параметр рассчитывается по линиям, объединяющим центры шеек и головок костей, и диафизарным линиям. У детей старше 3 месяцев недоразвитие бедренных головок устанавливается по рентгенографическим изображениям |
| Ротационное недоразвитие | Нарушение развития, для которого характерны изменения углов между осями тазобедренных и коленных суставов в горизонтальных плоскостях. При отклонении полученных значений от нормы (у новорожденных – около 35°) диагностируется нарушение центрирования ТБС в вертлужной впадине |
Методы лечения
При диагностировании гипоплазии (недоразвития) тазобедренных суставов у новорожденных устанавливается ее форма. Это позволяет детским ортопедам быстро определить необходимые методы лечения для коррекции дальнейшего формирования ТБС.
Диспластические изменения нередко сопутствуют незрелости тазобедренных суставов. Самый опасный - врожденный вывих ТБС, при отсутствии лечения приводящий к косолапости, хромоте, нарушениям осанки. Предвывихи и подвывихи обнаруживаются чаще, но и значительно легче поддаются коррекции консервативными методами.
Консервативная терапия
Лечение недоразвитости тазобедренных суставов у новорожденных легкой степени начинается с массажа. Процедуру выполняет только специалист с медицинским образованием, хорошо знакомый с анатомией маленьких детей. В последующем, после выздоровления ребенка, массаж могут делать родители для пролонгирования клинического эффекта и в целях профилактики.
Описание упражнений:
Подробнее
К терапии незрелости ТБС, осложненной диспластическими изменениями, требуется несколько другой подход. На некоторое время тазобедренные суставы фиксируются для окостенения в физиологичном положении. Сделать это можно правильным пеленанием новорожденного:
- пеленка складывается так, чтобы сформировался треугольник, направленный вершиной вниз;
- надеть на малыша подгузник и положить его на пеленку, чтобы ее верхние концы располагались по обеим сторонам пояса;
- согнуть ноги под углом 80°;
- боковые стороны пеленки обернуть вокруг ножек, а нижнюю часть закрепить на поясе.

Если пеленание проведено правильно, то малыш оказывается в позе «лягушки». В некоторых случаях для придания такой позиции показано ношение подушки Фрейка, кокситной повязки или других ортопедических приспособлений. Они используются на протяжении нескольких месяцев, а при диагностировании серьезных диспластических изменений - 1-2 года.

Правильному формированию ТБС способствуют ежедневные занятия лечебной гимнастикой. Комплекс упражнений разрабатывает врач ЛФК, который и проводит первые занятия. Он показывает родителям, как сгибать ножки малыша, вращать ступни, разминать пяточки. Очень полезно упражнение «велосипед», при выполнении которого задействуются все структуры сочленения.
Если ребенок уже научился ходить, то педиатры рекомендуют приобрести ортопедический коврик. Его поверхность имитирует речную гальку, крупные камушки или песок. Хождение по такому коврику стимулирует кровообращение в ногах, способствует ускоренному выздоровлению.
Лечение суставов Подробнее >>
Фармакологические препараты редко используются в лечение недоразвития тазобедренного сустава у новорожденных. Детские ортопеды рекомендуют прием витаминов, ускоряющих регенерационные процессы. Также назначаются физиотерапевтические процедуры, обычно электрофорез. На тазобедренное сочленение накладываются тампоны, пропитанные растворами лекарственных средств, а сверху устанавливаются металлические пластины. Через них пропускается электрический ток, под воздействием которого молекулы препаратов проникают и равномерно распределяются во всех тканях сочленения. При проведении лечебных процедур используется обычно раствор кальция для ускорения формирования ядер окостенения.
Хирургическое вмешательство
При неэффективности консервативного лечения врач может принять решение о проведении операции. При диагностировании обычной незрелости такой способ терапии не используется. Хирургическое вмешательство необходимо при обнаружении сопутствующей дисплазии - врожденного вывиха ТБС. Если ребенку исполнился год, то врач назначает бескровное вправление сустава по методу Адольфа Лоренца. Под наркозом хирург возвращает головку бедренной кости в физиологичное положение. Затем таз и ноги иммобилизуются примерно на полгода. Для этого накладывается кокситная гипсовая повязка, фиксирующая ноги ребенка в разведенном положении.
История лечения:
Реже проводятся операции открытым способом. Это вправление врожденного вывиха с рассечением суставной сумки, а иногда и углублением вертлужной впадины. Для придания правильной конфигурации бедренной кости производится остеотомия. При выборе лучшего метода хирург учитывает степень деформации впадины тазовой области и эластичность связок. В период реабилитации показаны массажные и физиотерапевтические процедуры, ежедневная лечебная гимнастика.
Терапия недоразвития ТБС проводится сразу после диагностирования, так как ребенок растет, а ядра окостенения не формируются. В суставах слишком много эластичных хрящевых тканей, которые не превращаются в кости. Поэтому одной из основных задач современной детской ортопедии становится раннее выявление патологического состояния.